Diagnose und Behandlung von Herzrhythmusstörungen
Herzrhythmusstörungen
Man spricht von Herzrhythmusstörungen, wenn das Herz von seinem normalen Sinusrhythmus abweicht. Es gibt viele unterschiedliche Arten von Herzrhythmusstörungen. Man kann sie anhand verschiedener Merkmale einteilen, z. B.:
- langsame (bradykarde) oder schnelle (tachykarde) Herzrhythmusstörungen, bei denen das Herz zu langsam oder zu schnell schlägt
- Herzrhythmusstörungen aus den Herzvorhöfen oder aus den Herzkammern
- anfallsartig oder dauerhaft auftretende Herzrhythmusstörungen
Diese können harmlos bis hin zu lebensbedrohlich sein und sollten daher immer abgeklärt werden. Die Behandlung richtet sie sich dann nach der Art und Ursache der Herzrhythmusstörung.
Symptome
Die Symptome von Herzrhythmusstörungen können vielfältig sein. Typische Symptome sind:
- Herzrasen
- Unruhiger Herzschlag (Palpitationen)
- Schwindel und Ohnmacht
- Luftnot
- Brustschmerz
In einigen Fällen können Herzrhythmusstörungen zunächst ohne Symptome auftreten, jedoch im Verlauf zu Komplikationen führen. So liegt bei einigen Patienten ein unbemerktes Vorhofflimmern vor, welches ein erhöhtes Schlaganfallrisiko hat. Spezielle Herzrhythmusstörungen können auch Ursache des plötzlichen Herztodes sein.
Diagnostik
Zu Beginn der Diagnostik von Herzrhythmusstörungen erfolgt zunächst eine ausführliche Anamnese. Wichtige Informationen liefern die Beschwerdesymptomatik, Vorerkrankungen und die Familienanamnese.
Um Herzrhythmusstörungen schließlich gezielt behandeln zu können, ist eine EKG-Dokumentation zum Zeitpunkt der Beschwerden, z. B. durch Ruhe-EKG, Langzeit-EKG oder smart devices sehr wichtig.
Zur weiteren Diagnostik können auch Ultraschalluntersuchungen des Herzens, ein Belastungs-EKG, medikamentöse Tests oder eine weitere Bildgebung notwendig werden. Einige Herzrhythmusstörungen lassen sich erst im Rahmen einer invasiven elektrophysiologischen Untersuchung identifizieren.
Therapie von Herzrhythmusstörungen
Manche Herzrhythmusstörungen lassen sich medikamentös behandeln, jedoch gibt es auch Fälle, in denen eine medikamentöse Therapie nicht ausreicht oder mit Nebenwirkungen einhergeht. Hier können eine invasive Untersuchung und Therapie notwendig werden. Über die Leistenvene werden dabei Katheter ins Herz eingeführt und spezifische für die Herzrhythmusstörungen verantwortliche Muskelzellen identifiziert und verödet.
Bei einigen langsamen (bradykarden) Herzrhythmusstörungen kann auch eine Schrittmacherimplantation notwendig werden.
Gern beraten wir Sie über die möglichen Therapieoptionen und erarbeiten mit Ihnen und Ihrem Hausarzt ein für Sie zugeschnittenes Konzept.
Sollte eine invasive Untersuchung oder Therapie zur Verödung durchgeführt werden, stehen hierfür unsere langjährig erfahrenen und DGK-zertifizierten Kollegen des Rhythmuszentrums von CardioMed zur Verfügung. Mittels modernster Technologie kann in unserem EPU-Labor das gesamte Spektrum an Herzrhythmusstörungen vor Ort behandelt werden.
Elektrophysiologische Untersuchung (EPU), Ablation der AV-Knoten-Reentry-Tachykardie (AVNRT) und Ablation von Leitungsbahnen (z. B. WPW-Syndrom)
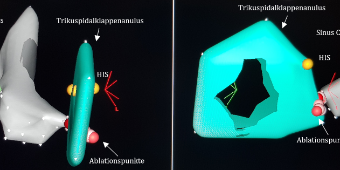
Bei einer elektrophysiologischen Untersuchung werden zunächst über die Leistenvene Katheter an speziellen Orten im Herzen positioniert. Diese Katheter verfügen über Elektroden, die elektrische Signale im Herzen ableiten können, und mit denen eine 3D-Rekonstruktion des Herzens erfolgen kann.
Hiermit können die für die Herzrhythmusstörungen ursächlichen Muskelzellen genau identifiziert werden. Diese Muskelzellen können dann mit speziellen Kathetern, die auch Strom abgeben können (Ablationskatheter), verödet werden. So können Muskelzellen, die beispielsweise für die AV-Knoten-Reentry-Tachykardie (AVNRT), für krank machende zusätzliche Leitungsbahnen („WPW-Syndrom“) und auch für andere schnelle Herzrhythmusstörungen (Tachykardien) zuständig sind, millimetergenau lokalisiert und behandelt werden.
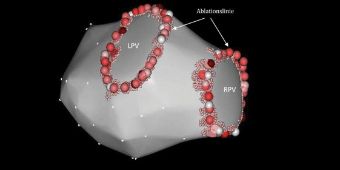
Vorhofflimmernablation (Pulmonalvenenisolation/PVI)
Das Vorhofflimmern stellt die häufigste schnelle Herzrhythmusstörung dar. Es wird in der Regel im Bereich des linken Vorhofes an der Mündung der Lungenvenen (Pulmonalvenen) gebildet.
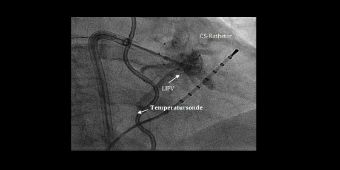
Zur Behandlung des Vorhofflimmerns werden zunächst wie bei der elektrophysiologischen Untersuchung über die Leistenvene spezielle Katheter ins Herz vorgeführt. Um in den linken Vorhof zu gelangen erfolgt dann eine sogenannte transseptale Punktion. Hierbei wird unter radiologischer Kontrolle vom rechten in den linken Vorhof punktiert.
Je nach anatomischer Voraussetzung und weiteren Faktoren werden dann die für das Vorhofflimmern zuständigen Muskelzellen um die Pulmonalvenen entweder mittels 3D-Rekonstruktion und Strom (Radiofrequenzablation) oder mittels Kältetherapie (Cryoablation)
verödet.
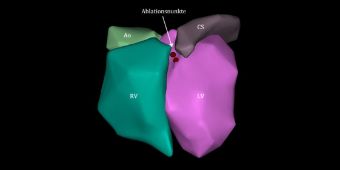
Vorhofflatternablation (Ablation des cavotrikuspidalen Isthmus/CTI)
Vorhofflattern entsteht durch eine kreisende Erregung um die sogenannte Trikuspidalklappe, die den rechten Vorhof von der rechten Herzkammer trennt. Um diese Erregung zu unterbrechen, werden Katheter zunächst über die Leistenvene in den Vorhof vorgeführt.. Im Folgenden wird dann eine gezielte Verödungslinie über einen Katheter angelegt. Hierdurch wird die kreisende Erregung unterbrochen und das Vorhofflattern mit hoher Erfolgsrate dauerhaft therapiert.
Ablation von Extraschlägen aus der Herzkammer (VES) und Ablation von schnellen Rhythmusstörungen aus der Herzkammer (Ventrikuläre Tachykardien)
Die Muskelzellen, die Extraschläge und schnelle Rhythmusstörungen aus den Herzkammern verursachen, können viele unterschiedliche Lokalisationen im Herzen haben. Um diese zu identifizieren, werden zunächst Katheter über die Leistenvene in das Herz vorgeführt. Anschließend erfolgt eine 3D-Rekonstruktion des Herzens, wodurch der Ursprung der Rhythmusstörung genau bestimmt werden kann. Je nach Ort der verantwortlichen Herzmuskelzellen kann es sein, dass zusätzlich eine Punktion vom rechten in den linken Vorhof oder eine Punktion der Leistenarterie notwendig wird. Die Herzmuskelzellen können dann punktgenau mittels Stromapplikation verödet werden.
Weiterbehandlung und Nachsorge
Die Ablationen werden in der Regel im Rahmen eines kurzen stationären Aufenthaltes (ca. 2 Nächte) durchgeführt. Dabei werden zunächst die Voruntersuchungen an einem vorstationären Tag durchgeführt. Danach können Patienten erst einmal wieder nach Hause gehen, oder wenn erwünscht, direkt in der Klinik verbleiben.
Am nächsten Tag kommen die Patienten, wenn sie zuvor nach Hause gegangen sind, nüchtern in die Klinik. Direkt am gleichen Tag wird dann die Untersuchung vorgenommen. Während der weiteren Überwachungsphase werden EKG- und Ultraschallkontrollen, sowie Kontrollen der Punktionsstelle durchgeführt.
Weitere Informationen
Sprechen Sie uns an

Barbara Blach
Chefarztsekretariat
- Nachricht schreiben
- +49 40 181887-3286
- +49 40 181887-3287
 Klinik Nord - Heidberg
Klinik Nord - Heidberg
