Schwindel und Gleichgewichtsstörungen
Leiden Sie unter Schwindel und Gleichgewichtsstörungen? Schränken die Beschwerden Sie in Ihrem Alltag ein? Wir beraten und unterstützen Sie gern mit einer ausführlichen Diagnose und einer individuell abgestimmten Therapie.
Schwindel: eines der häufigsten Symptome in der Neurologie

Mit einer Prävalenz (Krankheitshäufigkeit) von bis zu 23 Prozent ist Schwindel nach Kopfschmerzen das zweithäufigste Symptom in der Neurologie und zählt zu den häufigsten Beschwerden bei einem Arztbesuch. Hieraus ergibt sich nicht nur ein medizinisches, sondern auch ein eklatantes sozio-ökonomisches Problem. Denn oftmals wird Schwindel bei Patient:innen zu Beginn nicht richtig oder gar nicht diagnostiziert.
Die richtige Diagnostik ist wichtig
Insbesondere Patient:innen mit chronischen Schwindelbeschwerden über einen längeren Zeitraum als ein halbes Jahr gelten in der Diagnose und Therapie oft als Problemfall. Das kann einerseits an residualen (verbleibenden) Zuständen liegen, zum Beispiel nach einer Neuritis vestibularis (gestörtes Gleichgewichtsorgan im Innenohr), andererseits aber auch an sich zusätzlich entwickelnden psychischen Komponenten der Schwindelerkrankung wie Angst, Depression oder Vermeidungsverhalten.
Einheitliche Diagnosekriterien für die verschiedenen Schwindel-Syndrome gibt es nur bedingt. Außerdem stellt die deutsche Sprache mitunter ein differentialdiagnostisches Problem dar, weil Schwindel ein Überbegriff für diverse Zustände ist und einige Patient:innen auch Gangunsicherheit und Benommenheit als Schwindel deklarieren. Deshalb ist es für die richtige Diagnose umso wichtiger, diese verschiedenen Zustände sorgfältig voneinander zu unterscheiden.
Gerade bei älteren und multimorbiden (von mehreren Erkrankungen gleichzeitig betroffenen) Patient:innen kann es sein, dass sich mehr als eine Ursache für die beklagten Schwindel-Symptome finden lässt. Auch hier ist eine möglichst genaue Einordnung und Priorisierung wichtig, um eine adäquate Therapie einleiten zu können. Auch bei Schwindelbeschwerden, die mehrere Jahre bestehen, ist eine spezifische Therapie noch möglich und hat häufig eine gute Prognose.
Vor allem bei chronischem Schwindel sind die Möglichkeiten der medikamentösen Beeinflussung jedoch begrenzt. Spezielle physiotherapeutische Übungen können hier bei vielen Schwindelerkrankungen helfen. Sie sind in ihrer Ausführung zwar oft sehr variabel, beinhalten aber immer das Gleiche:
- Blickstabilisations- und Blickfolgeübungen
- Übungen zur Reduktion der visuellen und somatosensorischen (die Körperwahrnehmung betreffenden) Abhängigkeit
- Übungen zur Otholithen-Rekalibration (Replatzierung losgelöster und die feinen Gleichgewichtsorgane des Ohres reizender winziger Calciumcarbonatkristalle)
Bei diesen Erkrankungen helfen wir Ihnen
Zentral-vestibulärer Schwindel
Die häufigsten Ursachen für zentral-vestibulären Schwindel sind ischämische (auf mangelnde Durchblutung zurückzuführende) Schlaganfälle oder Blutungen im Hirnstamm und Kleinhirn. Aber auch entzündliche Läsionen (Verletzungen) aufgrund von Multipler Sklerose (MS: chronisch entzündliche Erkrankung des Nervensystems) oder Kleinhirndegeneration (Kleinhirnverfall), Demenzen, Tumore oder Meningitis/Enzephalitis (kombinierte Entzündung von Gehirn und Hirnhäuten) können zu zentral-vestibulärem Schwindel führen. Häufig zeigen sich weitere fokal-neurologische Ausfälle wie Augenbewegungsstörungen (Blickrichtungsstörungen, Down- und Upbeat-Nystagmus), Arm- oder Beinataxie (Bewegungsstörung) oder Sprech- und Schluckstörungen.
Chronische Gang- und Standunsicherheit ist ein typisches Symptom bei einer Vielzahl von neurodegenerativen Erkrankungen wie der spino-zerebellären Ataxie, Friedreich-Ataxie (erbliche Bewegungsstörung), verschiedenen Parkinson-Syndromen (Schüttellähmung), Normaldruckhydrozephalus und weiteren. Die zusätzlich vorhandenen neurologischen Symptome machen oftmals eine klare Abgrenzung zu peripher-vestibulären Ursachen möglich.
Neuritis vestibularis und residuelles peripher vestibuläres Defizit
Häufig ist das sogenannte residuelle peripher vestibuläre Defizit die Folge einer unentdeckten oder nicht therapierten Neuritis vestibularis (Krankheit, bei der das Gleichgewichtsorgan im Innenohr gestört ist), von einem langjährigen Verlauf eines Morbus Menière (Innenohr-Erkrankung) oder tritt infolge eines Traumas oder einer Operation auf. Die Patient:innen klagen oft über einen permanenten Schwankschwindel mit Gangunsicherheit, der fast nur in Bewegung auftritt, im Liegen und Sitzen dagegen kaum oder gar nicht. Typischerweise nimmt die Schwindelsymptomatik und Gangunsicherheit auf unebenem Boden (bei Wegfall der somatosensorischen Rückmeldung) und im Dunkeln (ohne visuelle Kontrolle) zu.
Aus therapeutischer Sicht empfehlen wir Stand- und Gangtraining zur zentral-vestibulären Kompensation, um das Informationsdefizit des geschädigten Gleichgewichtorgans durch andere Sinne (Sehen, Tiefensensibilität) auszugleichen. Bei diesem Training steht Ihnen ein Physiotherapeut zur Seite. Sie sollten die Übungen konsequent täglich durchführen, damit sich eine Besserung einstellt. Dies ist oftmals schon nach mehreren Wochen oder Monaten der Fall.
Bilaterale Vestibulopathie
Typisch für die bilaterale Vestibulopathie sind eine Gangunsicherheit mit Schwankschwindel in Dunkelheit und auf unebenem Grund sowie Oszillopsien (Scheinbewegungen der Umwelt). Am häufigsten sind folgende Ursachen:
- bilateraler Morbus Menière (Innenohr-Erkrankung)
- ototoxische Aminoglykoside (Antibiotika, die dem Innenohr schaden), gegebenenfalls in Kombination mit Furosemid (harntreibender Wirkstoff)
- Enzephalitis (Hirnentzündung)
- Meningitis (Hirnhautentzündung)
Leider bleibt in mehr als der Hälfte der Fälle die Ursache unklar. Mit konsequentem Gang- und Gleichgewichtstraining können Sie jedoch Ihre Beschwerden deutlich verbessern. Unser kompetentes Therapeuten-Team hilft Ihnen gern dabei.
Psychosomatischer Schwindel
Oftmals kommt es infolge einer einstigen organischen Schwindelerkrankung zu einem phobischen Schwankschwindel. Die meisten Patient:innen leiden unter einem diffusen, ständig vorhandenen, aber in der Stärke wechselnden Schwankschwindel, Drehschwindel, Liftschwindel oder nur unter einem unspezifischen Benommenheitsgefühl. Mitunter klagen sie auch über ein Gefühl der Leere im Kopf oder über diffusen Kopfdruck. Die oft beschriebene Gangunsicherheit oder vermeintliches Torkeln wird von den Betroffenen allerdings nur subjektiv wahrgenommen und kann vom engeren Umfeld nicht bestätigt werden. Es kommt zu einer übersteigerten Wahrnehmung der physiologischen Körperschwankung mit konsekutiv vermehrter Haltungskontrolle und aktiven, kleinsten Gegenbewegungen, die das Schwindel- und Gangunsicherheitserleben noch verstärken. Hieraus resultiert meist auch ein ausgeprägtes Vermeidungsverhalten. Interessant ist, dass sich die Symptome durch körperliche Bewegung, angenehme Ablenkung und Alkoholkonsum bessern. Letzteres ist selbstverständlich nicht zu empfehlen.
Andere psychosomatische Schwindelformen lassen sich bereits zu Beginn unserer Gespräche mit dem Betroffenen vermuten (zum Beispiel Angststörungen, Panikattacken und Phobien wie Agoraphobie (Angst vor der Außenwelt), soziale Phobie oder Klaustrophobie (Angst vor engen, geschlossenen Räumen). Oftmals bestehen auch Komorbiditäten (Begleiterkrankungen) wie Depression oder Persönlichkeitsstörungen.
Die Behandlung richtet sich nach dem zugrundeliegenden Auslöser. Besteht Verdacht auf eine schwere psychosomatische Grunderkrankung, sollte eine psychosomatisch-psychotherapeutische Behandlung schnellstens angestrebt werden. Je nach Ausprägung der Symptome kann eine supportive (unterstützende) antidepressive, Angst behandelnde Therapie ergänzend hinzukommen, etwa mit einem selektiven Serotonin-Wiederaufnahmehemmer (SSRI, zum Beispiel Citalopram, 20 Milligramm täglich).
Morbus Menière
Bei Morbus Menière handelt es sich um eine Erkrankung des Innenohrs. Typisch hierbei ist ein rezidivierender (wiederkehrender), attackenartiger starker Drehschwindel von mindestens 20 Minuten bis hin zu mehreren Stunden. Außerdem klagen die Patient:innen über Hörminderung, Ohrdruck und/oder Tinnitus im betroffenen Ohr. Als Ursache des Morbus Menière gehen wir Mediziner von einem endolymphatischen Hydrops (Flüssigkeitsansammlung) im Innenohr aus, durch den die Reissner-Membran einreißt. Im Verlauf der Erkrankung kommt es in bis zu 50 Prozent der Fälle zu einem
- bilateralen (beide Ohren betreffenden) Befall einer persistierenden Hörminderung (meist als Tiefton-Schwerhörigkeit)
- residuellen peripher-vestibulären Defizit
Bei einer akuten Attacke können wir Patient:innen Antivertigonosa (Anti-Schwindel-Medikamente) wie Dimenhydrinat verabreichen, die die Symptome lindern. Zur Prophylaxe (Vorbeugung) empfehlen wir momentan eine hochdosierte Therapie mit Betahistin (bis dreimal 48 Milligramm).
Vestibuläre Migräne
Vestibuläre (das Gleichgewichtsorgan betreffende) Migräne äußerst sich klinisch meist durch attackenförmig auftretenden Schwindel, der über mehrere Minuten bis hin zu einer halben Stunde anhält und Übelkeit und Erbrechen nach sich zieht sowie hemikraniellen Kopfschmerz (mit Wechsel der Kopfschmerzseite) mit den typischen Migräne-Begleitsymptomen: Photo- und Phonophobie (starke Empfindlichkeit gegenüber Licht und Lärm), Rückzugstendenz und Verschlechterung bei körperlicher Belastung. Die Dauer der Attacken beträgt Minuten bis hin zu mehreren Stunden. In bis zu 30 Prozent der Fälle bleiben Kopfschmerzen auch aus. Im Hinblick auf die Therapie der Attacken und die Prophylaxe (Vorbeugung) bei Migräne verweisen wir auf die Leitlinien der Deutschen Gesellschaft für Neurologie.
Vestibularisparoxysmie
Bei der Vestibularisparoxysmie handelt es sich um eine seltene Krankheit mit nur über wenige Sekunden anhaltendem Dreh- oder Schwankschwindel. Als Ursache kommt ein pathologischer (krankhafter) Gefäß-Nerven-Kontakt in Betracht, meist zwischen der Arteria cerebelli inferior anterior und dem Nervus vestibularis. Sollte auch der cochleäre Anteil des Nervus vestibulocochlearis betroffen sein, droht einseitige Hörminderung oder Tinnitus. Bitte scheuen Sie sich nicht, uns anzusprechen, wenn Sie Fragen hierzu haben – wir beantworten diese gern und ausführlich.
Benigner peripherer-paroxysmaler Lagerungsschwindel (BPPV)
Der benigne periphere paroxysmale Lagerungsschwindel zählt zu den häufigsten Schwindelformen. Wir können ihn zuverlässig ohne weitere apparative Zusatzuntersuchungen diagnostizieren. Hierzu hat sich das modifizierte, diagnostische Dix-Hallpike-Manöver zur Lagerungsprüfung bewährt, bei dem der auf der Untersuchungsliege sitzende Patient mit um 45 Grad gedrehtem Kopf zur Gegenseite zunächst zu einer Seite, dann zur anderen Seite gelegt wird.
Liegt ein BPPV vor, zeigt sich ein charakteristischer Lagerungsnystagmus (Nystagmus: Augenzittern) mit nach unten schlagenden Augen und leicht rotatorischer Komponente. Die Behandlung des BPPV besteht aus einfachen Lagerungsübungen. Diese sollte der Patient auch zu Hause weiter durchführen, bis kein Schwindel mehr ausgelöst wird. In bis zu 30 Prozent der Fälle ist innerhalb des ersten halben Jahres ein Rezidiv (Rückfall) möglich.
Vestibularisdiagnostik
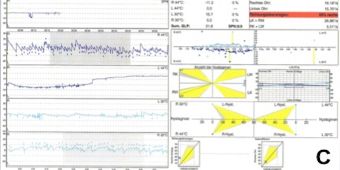
Videonystagmographie
Bei der Videonystagmografie (Registrierung von Augenbewegungen) werden die Bewegungen der Augen mithilfe einer in eine Brille (Frenzelbrille) integrierten Videokamera untersucht. Bei der sogenannten kalorischen Prüfung wird 44 Grad Celsius warmes oder 30 Grad Celsius kaltes Wasser in einen der beiden äußeren Gehörgänge gespült.
Ist das Gleichgewichtsorgan intakt, kommt es durch den Temperaturunterschied zu einer Reizung des Gleichgewichtsorgans, zur Wahrnehmung von Drehschwindel und zur Auslösung unwillkürlicher Augenbewegungen, die der Arzt unter der Frenzelbrille beobachten kann. Ist ein Gleichgewichtsorgan ausgefallen, treten keine Augenbewegungen auf. Zunächst werden die Bewegungen der Augen in Ruhe, bei geschlossenen Augen und in bestimmten Körperlagen (aufrecht, liegend) aufgezeichnet.
Im zweiten Teil der Untersuchung bitten wir unseren Patienten, entweder einem bewegten Lichtpunkt oder einem bewegten Streifenmuster mit den Augen zu folgen. Im dritten Teil der Untersuchung wird der Drehstuhl, auf dem der Patient sitzt, in eine Richtung gedreht und dann schlagartig angehalten.
Im letzten Teil der Untersuchung spülen unsere Expert:innen kaltes oder warmes Wasser in den Gehörgang des Patienten, zeichnen im Anschluss seine Augenbewegungen auf und werten diese aus.
Dank dieser Untersuchungen können sie nicht nur leichte Funktionsstörungen des Gleichgewichtsorgans erfassen, sondern auch Störungen im Bereich des Hirnstamms und des Kleinhirns.
Evozierte Potentiale
Mithilfe einer technisch sehr aufwendigen Untersuchung sind unsere Ärzte auch in der Lage, die Funktion Ihrer Hörnerven zu untersuchen. Es handelt sich hier um die sogenannten akustisch (durch Klicktöne) evozierten (hervorgerufenen) Hirnstammpotentiale (AEP: elektrische Potentiale, die im Hörnerven und Hirnstamm entstehen).
Bei dieser Untersuchung bekommen unsere Patient:innen ebenfalls einen Kopfhörer aufgesetzt und nehmen kurze Klicktöne wahr. Auf die Haut hinter ihren beiden Ohren werden Elektroden angebracht, die dann die elektrischen Potentiale aufzeichnen, die im Hörnerv und Hirnstamm entstehen. Diese Potentiale werden einem Computer zugeführt und dort über viele Einzeldurchgänge aufsummiert. Aus den dann entstehenden Kurven können unsere erfahrenen Ärzte ablesen, ob der Hörnerv und die Informationsverarbeitung des Hörens im Hirnstamm normal funktionieren.
Die vestibulär evozierten myogenen Potentiale (VEMP) wiederum dienen dazu, die Funktion der Otolithen-Organe, also eines Teils des Gleichgewichtsorgans, zu testen. Auch diese können selektiv beschädigt sein und führen dann zu Schwindel.
Wann immer Sie Fragen zu Ihrer Diagnostik oder individuellen Erkrankung haben, wenden Sie sich bitte gern an uns – wir möchten, dass Sie bestmöglich informiert sind.
 Klinik Schildautal Seesen
Klinik Schildautal Seesen