Die Behandlung von Blasenkrebs
Das Harnblasenkarzinom
Was ist das Harnblasenkarzinom
Das Harnblasenkarzinom ist mit rund 16000 Neuerkrankungen in Deutschland eine der häufigsten Krebserkrankungen. Männer erkranken etwa viermal häufiger als Frauen. Das mittlere Alte bei Diagnosestellung liegt bei ca. 70 Jahren. Neben einer genetischen Disposition gibt es zahlreiche Risikofaktoren, die das Risiko, an einem Harnblasenkarzinom zu erkranken, begünstigen können. Hierzu zählt an erste Stelle das Rauchen und an zweiter Stelle eine berufliche Exposition gegenüber chemischen Schadstoffen (sog. aromatische Amine). Eine Übersicht über Berufsgruppen mit erhöhter Gefährdung finden Sie hier.
Des Weiteren können auch dauerhafte Reizzustände der Harnblase, z. B. durch chronische Harnwegsinfekte oder Dauerkatheterableitung, sowie bestimmte Medikamente (z.B. Cyclophosphamid) zu einem erhöhten Erkrankungsrisiko führen.
Stadieneinteilung
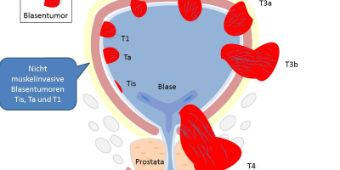
In etwa 95 Prozent gehen Blasentumor von der Blasenschleimhaut (Urothel) aus. In der Mehrzahl aller Fälle ist der Tumor bei Erstdiagnose oberflächlich auf die Schleimhaut begrenzt. Ist der Befund jedoch weiter fortgeschritten und in die Blasenwand eingewachsen, besteht das Risiko einer Metastasierung. Neben der Infiltration bzw. Ausdehnung in die verschiedenen Blasenwandschichten ist der Malignitätsgrad, der sich in low-grade und high-grade aufteilt, von wichtiger Bedeutung für das weitere Vorgehen und die Prognose.
So werden nach der aktuellen UICC Klassifikation die oberflächlichen Tumorstadien (Ta, Tis, T1) von den muskelinvasiven (T2) und organüberschreitenden Tumorstadien (T3 und T4) unterschieden.
Ta: Tumor auf die Harnblasenschleimhaut begrenzt
pTis: Tumor auf die Harnblasenschleimhaut begrenzt, jedoch hoch aggressiv
pT1: Tumor durchbricht die Schleimhaut, ist aber noch nicht in die Muskulatur eingewachsen
pT2: Tumorinfiltration in die Harnblasenmuskulatur
pT3: Tumorwachstum über die Muskulatur hinaus ins umgebende Fettgewebe
pT4: Tumorinfiltration in Nachbarorgane (Gebärmutter, Prostata, Scheide)
Diagnostische Möglichkeiten
Anamnese und körperliche Untersuchung:
Besteht der Verdacht eines Harnblasenkarzinoms, werden zunächst in einem ausführlichen Gespräch neben den bekannten Risikofaktoren alle wichtigen Vorerkrankungen und Symptome erfasst.
Harnblasenkrebs macht in frühen Stadien oft kaum Beschwerden. Als wichtigstes Leitsymptom gilt eine schmerzlose Makrohämaturie (schmerzlose Blutbeimengung im Urin). Die weiteren Symptome, wie z.B. häufiger und verstärkter Harndrang oder Brennen beim Wasserlassen, sind meist eher unspezifisch und ähneln dem Bild einer Harnwegsinfektion. In fortgeschrittenen Tumorstadien kann es zusätzlich zu Schmerzen im Unterbauch oder der Nierengegend zu Lymphknotenschwellung, Lymphödemen oder Knochenschmerzen kommen.
Urinuntersuchung:
Hierbei lassen sich auch mikroskopische Blutbeimengungen (rote Blutkörperchen) nachweisen. In einer Urinzytologie kann der Harn auf Tumorzellen untersucht werden.
Ultraschalluntersuchung des Urogenitaltraktes:
Ab einer bestimmten Größe lassen sich Blasentumore bereits bei der Ultraschalluntersuchung bei voller Harnblase erkennen. Insbesondere in fortgeschrittenen Stadien lässt sich gelegentlich durch die Infiltration des Tumors in die Harnleitermündungen eine neu aufgetretene Stauung der Nieren darstellen.
Zystoskopie:
Bei begründetem Verdacht ist die Blasenspiegelung (Zystoskopie) nach wie vor die aussagekräftigste Methode zum Nachweis eines Blasentumors.
Computertomographie mit Kontrastmittel:
Besteht der Verdacht auf einen fortgeschrittenen, schleimhautüberschreitenden Befund, kann durch eine Computertomographie des Bauchraums und ggf. auch des Brustkorbes (Thorax) eine Beurteilung der Tumorausdehnung bzw. einer möglichen Metastasenbildung erfolgen.
Behandlungsmöglichkeiten beim oberflächlichen Harnblasenkarzinom
Endoskopische Entfernung von Blasentumoren durch die Harnröhre (TUR-Blase)
Zur Bestätigung des Verdachts auf einen Blasentumor ist zuallererst die Gewinnung von Tumorgewebe erforderlich. Dazu wird der Tumor in Narkose durch die Harnröhre, wie bei einer Blasenspiegelung, mittels einer elektrischen Schlinge (transurethrale Resektion der Blase = TUR-Blase) entfernt und anschließend histologisch (feingeweblich) untersucht. Nach der Operation verbleibt ein Katheter für wenige Tage in der Harnblase. Bei komplikationslosem Verlauf wird dieser in der Regel nach 2 bis 3 Tagen entfernt und der Patient am selben Tag aus der stationären Behandlung entlassen. Das weitere Vorgehen richtet sich dann u.a. nach dem histologischen Befund.
Phototdynamische Diagnostik (PDD) mittels Hexaaminolävolinsäure (Hexvix®)
In vielen Fällen wenden wir im Rahmen der transurethralen Resektion zusätzlich eine photodynamische Diagnostik an. Hierbei wird bereits vor der Operation über einen Katheter ein bestimmter Farbstoff (Hexvix®) in die Blase eingefüllt. Dieser reichert sich in Tumorgewebe vermehrt an. Durch Anleuchten mit einem speziellen Blaulicht leuchten diese auffälligen Areale rot auf und grenzen sich scharf vom gesunden Gewebe ab. Auf diese Weise können insbesondere diffus und flach wachsende Tumore und Tumorvorstufen, z.B. Carcinoma in situ, genauer erkannt und abgetragen werden.
Instillationstherapie (Einfüllungen in die Harnblase)
Chemotherapie:
Unter vorgegebenen Bedingungen erfolgt im Rahmen der Erstoperation eines oberflächlich erscheinenden Blasentumors die leitliniengerechte Einfüllung mit einem Chemotherapeutikum, das das weitere Tumorwachstum hemmen soll (Frühinstillation). Dadurch wird verhindert, dass es zu einer ungewollten Aussaat frei beweglicher Tumorzellen innerhalb der Blase kommt. Auf diese Weise wir die Wahrscheinlichkeit eines Wiederauftretens des Tumors (Rezidiv) verringert.
Immuntherapie:
Bei oberflächlichen Harnblasenkarzinomen mit höherem Entartungspotential (high-risk Tumoren und Carcinoma in situ) erfolgt nach 2-3 Wochen eine Nachbehandlung mit abgetöteten Tuberkulose-Bakterienstämme (BCG), die in die Blase instilliert werden. Dadurch wird die Immunantwort der Blase verstärkt und das Rezidivrisiko verringert, die Dauer bis zu einem möglichen Wiederauftreten des Karzinoms verlängert bzw. das Risiko des Einwachsens in die Blasenwand reduziert.
Es erfolgt zunächst eine Induktionsphase, wobei über einen Zeitraum von 6 Wochen wöchentliche BCG-Instillationen in die Harnblase erfolgen. Nach einer 6-wöchigen Pause wird eine Kontrollzystoksopie durchgeführt. Lässt sich hierbei kein erneuter Tumor nachweisen, wird dieses Therapieschema alle 6 Monate über bis zu 36 Monate fortgeführt (Erhaltungstherapie).
Behandlungsmöglichkeiten beim muskelinvasiven Harnblasenkarzinom
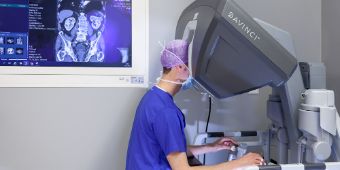
Radikale Zystektomie
Bei Harnblasenkarzinomen, die in die Muskelschicht der Harnblase eingewachsen sind oder auch oberflächlichen Tumoren, die nach intravesikaler Immuntherapie wieder auftreten, ist die radikale Entfernung der Harnblase (radikale Zystektomie) mit den angrenzenden Lymphknoten die Therapie der Wahl.
Hierbei werden bei Männern neben der Harnblase auch die Prostata und die Samenblasen mitentfernt. Während der Operation wird in einem sogenannten Schnellschnittverfahren mikroskopisch untersucht, ob auch die Harnröhre vom Tumor befallen ist. In diesem Fall muss die Harnröhre ebenfalls entfernt werden.
Bei der Frau wird zusätzlich zur Blase die Gebärmutter, die Eierstöcke, die vordere Scheidenmanschette und zumeist die Harnröhre entfernt.
Bei der radikalen Zystektomie handelt es sich um einen großen operativen Eingriff, welcher in unserer Abteilung standardmäßig minimal-invasiv mit dem da Vinci Roboter-System durchgeführt wird. Als Besonderheit führen wir die Harnableitung mittels Ileum-Conduit sowie die Neoblase ebenfalls Roboter-assistiert durch. Im Vergleich zur offenen Methode haben die Patienten in der Regel einen wesentlich geringeren Blutverlust, sind schneller wieder fit und verlassen das Krankenhaus meist deutlich früher. Formen der Harnableitung.
.jpg)
Sprechstunden
Mehr über unsere Sprechstunden erfahren einen Termin vereinbaren
Sprechen Sie uns an
Terminvergabe Privatsprechstunde Chefarzt Prof. Dr. Ganzer
Sekretariat Center of Excellence Urologie Bad Tölz
Frau Gabriele John
Tel: (08041) – 507 1261
Fax: (08041) – 507 1268
E-Mail: urologie.badtoelz@asklepios.com
Vergabe von elektiven Terminen, Oberarztsprechstunde
Zentrales Belegungsmanagement (ZBM) der Asklepios Stadtklinik Bad Tölz
Tel: (08041) – 507 1176
Fax:(08041)- 507 1166
E-Mail: zbm.badtoelz@asklepios.com
 Stadtklinik Bad Tölz
Stadtklinik Bad Tölz